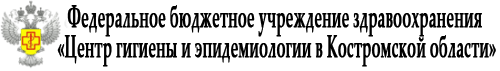Педикулез или вшивость – заразное заболевание, вызываемое специфическим паразитированием на человеке вшей – мелких кровососущих, бескрылых насекомых, питающихся его кровью. Вопреки распространенному мнению, что педикулез – участь лиц без определенного места жительства, это заболевание с одинаковой степенью вероятности может встретиться у каждого.
За последние 5 лет заболеваемость педикулезом в Костромской области снизилась в 2,8 раза: с 55,54 на 100 тыс. населения в 2018 году до 19,57 в 2022 году.
В 2022 году в Костромской области зарегистрировано 123 случая педикулеза, на долю детей до 14 лет приходилось 78,1% от общего числа выявленных педикулезом.
За январь-июль 2023 года зарегистрировано 65 случаев педикулеза (10,47 на 100 тыс. населения), в том числе среди детей в возрасте до 14 лет – 57 случаев (показатель – 53,05).
На человеке могут паразитировать головная, платяная и лобковая вошь. Возможно поражение смешанным педикулёзом (например, одновременное присутствие головных и платяных вшей). Вши питаются кровью хозяина, а яйца (гниды) приклеивают к волосам. Платяная вошь откладывает яйца в складках одежды, реже приклеивает их к волосам на теле человека. Платяная и головная вши являются переносчиками сыпного тифа и некоторых видов лихорадок.
Головная вошь живет и размножается в волосистой части головы, предпочтительно на висках, затылке и темени. Питается каждые 2-3 часа, плохо переносит голод. Вши яйцекладущие. Развитие яиц (гнид) происходит в течение 5-9 дней, личинок – 15-17 дней. Продолжительность жизни взрослых особей – 27-30 дней. Самка откладывает ежедневно 3-7 яиц, за всю жизнь – от 38 до 120 яиц.
Головным педикулёзом особенно часто заражаются дети. Заражение педикулезом происходит в результате непосредственного контакта «голова к голове» с человеком, у которого педикулез.
Опасность развития педикулёза связана с тем, что вши очень быстро размножаются. Рост численности паразитов и увеличение количества их укусов могут стать причиной различных гнойничковых поражений кожи, вторичной бактериальной инфекции, аллергических реакций.
Пик заболеваемости педикулезом в образовательных организациях приходится на осеннее время. Мероприятия по своевременному и полному выявлению педикулёза приобретают особую актуальность в связи с началом нового учебного года и формирования нового коллектива в образовательных организациях.
Чтобы снизить вероятность заражения педикулезом в образовательных организациях, необходимо:
– научить ребенка не надевать чужую одежду и головные уборы, а также не делиться своими личными вещами;
– рекомендовать девочкам не ходить в школу или детский сад с распущенными волосами;
– проводить периодический осмотр волос и одежды у детей, посещающих детские учреждения;
– после каникул провести тщательный осмотр головы ребенка.
Если у ребенка обнаружены вши или сухие гниды необходимо:
– обратиться в медицинскую организацию;
– обработать волосистую часть головы в соответствии с прилагаемой инструкцией;
– вымыть голову с использованием шампуня или детского мыла;
– удалить механическим способом (руками или частым гребнем) погибших вшей и гнид.
– надеть ребенку чистое белье и одежду;
– постирать постельное белье и вещи, прогладить горячим утюгом с паром;
– осмотреть членов семьи и себя;
– повторить осмотр ребенка и членов семьи в течение месяца через каждые 10 дней.
Своевременное выявление и изоляция больных педикулёзом – эффективная мера профилактики дальнейшего распространения заболевания.
Энтеровирусные (неполио) инфекции (ЭВИ) представляют собой группу острых инфекционных заболеваний вирусной этиологии, вызываемые различными представителями энтеровирусов.
Энтеровирусы распространены повсеместно, характеризуются высокой контагиозностью (заразностью) для людей и отмечаются, преимущественно, в летне-осенний период.
Энтеровирусы устойчивы во внешней среде, хорошо переносят низкие температуры: в условиях холодильника они сохраняются в течение нескольких недель, в водопроводной воде выживают до 18 дней, в речной воде – около месяца, в очищенных сточных водах – до двух месяцев.
Источником инфекции является человек – больной или носитель. Инкубационный период составляет от 2 до 14 календарных дней, в среднем – до 1 недели. ЭВИ часто заражаются маленькие дети, поэтому особое значение имеет распространение энтеровирусных инфекций в организованных детских коллективах (детские сады, школы, кружки, секции).
Вирус выделяется из носоглотки (при чихании, кашле, разговоре) или с фекалиями. Вирус также может выделяться из везикулярных высыпаний.
Передача инфекции реализуется контактно-бытовым (загрязненные руки, игрушки, предметы быта и другие объекты внешней среды), пищевым (недостаточно обработанные овощи, фрукты, зелень) и водным путем (при купании в открытых водоемах загрязненные энтеровирусами).
Симптомы энтеровирусной инфекции разнообразны. Это заболевание может протекать в виде герпетической ангины, геморрагического конъюнктивита, афтозного стоматита, высыпаний на коже туловища, конечностей, на лице в области ротовой полости, расстройств пищеварения. Перечисленные симптомы могут сопровождаться подъемом температуры, слабостью, насморком и другими симптомами респираторных заболеваний, головными и мышечными болями.
Самая опасная форма энтеровирусной инфекции – серозный вирусный менингит. Основными симптомами менингита являются: сильная, нарастающая с каждым часом головная боль без определенной локализации, внезапные приступы рвоты, не приносящие облегчения, усиление боли и рвоты от яркого света или звука, необычная заторможенность или возбуждение, судороги.
В рамках реализации программы «Эпидемиологический надзор и профилактика энтеровирусной (неполио) инфекции в Костромской области на 2023-2027гг.» Управлением Роспотребнадзора по Костромской области проводятся организационные мероприятия, подготовлены распорядительные и информационно-методические письма, осуществляются исследования за циркуляцией энтеровирусов в объектах окружающей среды, ведется ежедневный мониторинг заболеваемости ЭВИ.
В целях предупреждения возникновения и распространения ЭВИ Управление Роспотребнадзора по Костромской области напоминает о необходимости своевременного обращения за медицинской помощью в случае появления симптомов инфекционного заболевания и настоятельно рекомендует соблюдать правила личной гигиены для предупреждения заражения:
– выполнять правила личной гигиены, тщательно мыть руки с мылом перед едой, во время приготовления пищи, после посещения туалета, после возвращения с улицы;
– не купаться в непроточных водоемах и фонтанах, в местах несанкционированных «диких» пляжей, не купаться в местах купания, где вода не отвечает гигиеническим требованиям, при купании стараться не заглатывать воду;
– использовать для питья только бутилированную или кипяченую воду;
– соблюдать температурные условия хранения пищи, употреблять в пищу продукты с известными сроками хранения;
– не покупать продукт питания в местах несанкционированной торговли;
– тщательно мыть фрукты, ягоды, овощи, зелень;
– пользоваться индивидуальной посудой, строго следить за чистотой предметов ухода, регулярно мыть детские игрушки;
– проводить влажную уборку, чаще проветривать помещения;
– по возможности, избегать контактов с лицами, имеющими признаки инфекционного заболевания;
– при появлении признаков заболевания (температура, кашель, насморк, боль в горле, сыпь, головная боль, жидкий стул) немедленно обращаться за медицинской помощью в медицинскую организацию.
Ежегодно 28 июля отмечается Всемирный день борьбы с гепатитом в целях повышения осведомленности о проблеме вирусного гепатита, который при переходе в хроническую форму может приводить к циррозу и раку печени.
Всемирный день борьбы с гепатитом в этом году проходит под девизом «Одна жизнь. Одна печень!». Гепатит может разрушить и то, и другое. Незаметно для нас каждый день печень выполняет более 500 жизненно важных функций. Вот почему так важно заботиться о здоровье печени и знать свой статус по гепатиту.
Вирусные гепатиты – группа инфекционных заболеваний печени, вызванных гепатотропными вирусами, принадлежащими к различным семействам. Возбудителями гепатита являются 5 основных вирусов (A, B, C, D, E). Наибольшую проблему для здравоохранения как в России, так и во всем мире представляют хронические гепатиты В и С. Именно они в большинстве случаев являются причиной развития тяжелых циррозов, а также рака печени.
За последние 10 лет заболеваемость острыми вирусными гепатитами в Костромской области снизилась в 2,7 раза: с 7,71 на 100 тыс. населения в 2013 году до 2,86 в 2022 году.
В 2022 году зарегистрирован 281 случай вирусных гепатитов, из которых острые формы составили 6,4%.
В структуре острых вирусных гепатитов преобладают вирусный гепатит С (50%), доля вирусного гепатита Е составляет 28%, вирусного гепатита А – 22%. Случаев заболевания вирусным гепатитом В в 2022 году не зарегистрировано.
Хронических вирусных гепатитов (ХВГ) в 2022 году зарегистрировано 263 случая, что соответствует уровню заболеваемости 2021 года.
Заражение гепатитами происходит разными способами. Вирусы гепатитов A и E передаются через загрязненную воду, пищевые продукты и грязные руки, вирусы гепатитов B, C и D, так называемые гемоконтактные гепатиты – при инъекционном введении наркотических средств, использовании нестерильных инструментов при нанесении татуировок, пирсинге, проведении косметических, маникюрных, педикюрных, стоматологических и других процедур, при незащищенном половом контакте, а так же от инфицированной матери ребенку во время родов.
Профилактика вирусных гепатитов:
Гепатиты А и Е:
-соблюдать правила личной гигиены
-мыть руки, овощи/фрукты
-не употреблять воду из случайных водоисточников, пить только кипяченую воду
-находясь в эндемичных районах по гепатиту А избегать употребления в пищу продуктов без термической обработки
-защититься от гепатита А можно с помощью вакцинации, это самый эффективный метод профилактики. Иммунизация против вирусного гепатита А проводится лицам из групп высокого риска: медицинским работникам, работникам в сфере обслуживания населения, занятым на предприятиях пищевой промышленности, в организациях общественного питания, а также обслуживающих водопроводные и канализационные сооружения, оборудование и сети, лицам, выезжающим в неблагополучные по гепатиту А регионы и страны, контактным в очагах гепатита А.
Гепатиты В, С, D:
-предохраняться с использованием барьерных контрацептивных средств (презервативов)
-избегать случайных половых связей
-применения психотропных средств
-не использовать чужие предметы личной гигиены (бритвы, зубные щетки, кусачки или маникюрные ножницы для ногтей, серьги и др.)
-татуировки/пирсинг проводить только стерильным оборудованием и в установленных местах. При нанесении татуировки/пирсинга убедиться, что для каждого клиента используются новая игла и отдельная баночка туши
Основным и наиболее эффективным средством профилактики вирусного гепатита В является вакцинация. В Российской Федерации иммунизация населения против гепатита В проводится в рамках национального календаря профилактических прививок в медицинских организациях по месту жительства. Вакцинация против гепатита В проводится по схеме 0 – 1 – 6 месяцев, бесплатно, детям и взрослым в возрасте до 55 лет, не привитым ранее против этой инфекции.
Острые кишечные инфекции (ОКИ) – группа инфекционных заболеваний, вызванных различными микроорганизмами (бактериями, вирусами и др.), проявляющаяся расстройствами пищеварения и симптомами обезвоживания.
Кишечные инфекции встречаются в любое время года: вирусные, чаще всего встречаются в холодное время года (с ростом заболеваемости гриппом и ОРВИ), бактериальные – в теплое время года. В связи с благоприятным воздействием теплого климата на размножение микроорганизмов, особенно высок уровень заболеваемости ОКИ в летний период времени. В этот период отмечается резкое повышение уровня инфицированности воды, почвы, продуктов питания возбудителями ОКИ. Особенно подвержены в теплый период кишечным инфекциям дети. Это связано с низкой степенью активности защитных факторов, а так же с отсутствием сформированных гигиенических навыков у детей. Факторы иммунной защиты в желудочно-кишечном тракте у детей формируются к 5-летнему возрасту.
Виды ОКИ:
- бактериальные: cальмонеллез, дизентерия, иерсиниоз, эшерихиоз, кампилобактериоз; острая кишечная инфекция, вызванная синегнойной палочкой, клостридиями, клебсиеллами, протеем; стафилококковое пищевое отравление, брюшной тиф, холера, ботулизм и прочие;
- ОКИ вирусной этиологии: ротавирусная, энтеровирусная, коронавирусная, аденовирусная, норовирусная инфекции;
- грибковые кишечные инфекции (чаще грибы рода Candida);
- протозойные кишечные инфекции (лямблиоз, амебиаз) – отличаются крайне тяжелой клинической симптоматикой.
Кто является источником инфекции? Основным источником инфекции является больной человек. Опасным является здоровый бактерионоситель и тот, у кого заболевание протекает в стертой форме, при которой он даже этого не замечает.
Как происходит заражение?
Пути инфицирования. В организм человека бактерии попадают через рот, вместе с пищей, водой или через грязные руки. Например, дизентерия может начаться при употреблении воды из-под крана, некипяченого молока; кишечная палочка может попасть в организм с просроченным кисломолочным продуктом; сальмонеллезом можно заразиться, употребив в пищу зараженные продукты, такие как куриное мясо и яйца, плохо промытые водой овощи и зелень.
Факторы передачи: пищевые продукты, предметы обихода, купание в открытых водоемах (в зависимости от инфекции).
Наиболее восприимчивы к кишечным инфекциям:
- Дети до 5 лет;
- Люди преклонного возраста;
- Лица с заболеваниями желудочно-кишечного тракта;
- Люди, страдающие алкоголизмом;
- Люди с ослабленным иммунитетом.
Инкубационный период в среднем длится от 6 часов до 3-7 суток.
Клиническая картина. Как правило, ОКИ начинаются остро с повышения температуры тела, жидкого стула, болей в животе.
Диагностика ОКИ. Диагноз устанавливается на основании клинических признаков болезни, результатов лабораторного обследования, эпидемиологического анамнеза.
Симптомы, с которыми необходимо обратиться к врачу незамедлительно:
- Жидкий стул чаще 2 раз в сутки;
- Многократная рвота;
- Кровь в стуле;
- Схваткообразные боли в животе;
- Выраженная слабость и жажда;
- Наличие сопутствующих хронических инфекций.
Категорически запрещено:
- Применять болеутоляющие средства. В случае хирургической патологии это затруднит диагностику;
- Самостоятельно применять противодиарейные средства, так как при большинстве кишечных инфекций токсины скапливаются кишечнике, а применение таких препаратов приведет к их накоплению;
- Использовать грелку. Это только усилит воспалительный процесс.
Профилактика ОКИ включает общегигиенические и медицинские мероприятия, проводимые постоянно, вне зависимости от времени года и от уровня заболеваемости. Необходимо выявить источник инфекции, изолировать его и начать лечение. В помещении, где находился больной, провести дезинфекцию.
Основные меры личной профилактики:
- Соблюдать правила личной гигиены: тщательно мыть руки перед приемом и раздачей пищи, после посещения туалета, улицы;
- Следить за чистотой рук у детей, научить их соблюдать правила личной гигиены;
- Употреблять для питья кипяченую или бутилированную воду;
- Следить за сроками годности продуктов;
- Тщательно мыть овощи и фрукты перед употреблением под проточной, а для детей – кипяченой водой;
- Проводить тщательную термическую обработку необходимых продуктов;
- Употреблять пищу желательно сразу после её приготовления;
- Готовые продукты хранить на холоде, оберегая их от мух. Не оставлять готовые продукты при комнатной температуре более чем на 2 часа;
- Правильно хранить продукты в холодильнике: не допускать контакта между сырыми и готовыми продуктами (хранить в разной посуде);
- Содержать кухню в чистоте;
- Не скапливать мусор;
- Выезжая на отдых, необходимо брать с собой запас чистой питьевой воды. Не употреблять воду из открытых источников;
- Купаться только в специально отведенных для этой цели местах. При купании в водоемах и бассейнах не допускать попадания воды в рот.
Соблюдение правил личной гигиены – основа профилактики кишечных инфекций!
В странах Евразии, Африки, Южной Америки, Океании с экваториально-тропическим климатом широко распространены инфекционные и паразитарные заболевания, многие из которых не встречаются или стали редкими в Российской Федерации. Теплый влажный климат способствует длительному выживанию микроорганизмов в окружающей среде, активному выплоду насекомых и гельминтов.
Чаще всего инфекционные и паразитарные заболевания передаются через воду, загрязненные и недостаточно обработанные продукты питания, кровососущих насекомых (комаров, блох, слепней, москитов, мошек, клещей и других), при контакте с больным человеком или загрязненным объектом окружающей среды, половым путем.
Тропические инфекции часто сопровождаются поражением кишечника, кожи, глаз, различных систем и органов человека, нередко протекают в тяжелой форме и трудно поддаются лечению.
Кроме того, в странах с жарким климатом имеется множество ядовитых растений и животных, способных нанести существенный и непоправимый вред здоровью человека.
Важно заблаговременно уточнять в территориальных органах Роспотребнадзора и у туроператоров сведения об эпидемиологической ситуации в стране планируемого пребывания, а при заключении договора с юридическим лицом, оказывающим туристические услуги – проверить наличие медицинской страховки.
В ходе отдыха необходимо соблюдать следующие меры предосторожности, чтобы не допустить заражения и последующего развития заболевания:
При питании и водопользовании:
- употреблять для еды только ту пищу, в качестве которой вы уверены;
- употреблять для питья только гарантированно безопасную воду и напитки (питьевая вода и напитки в фабричной упаковке, кипяченая вода); нельзя употреблять лед, приготовленный из сырой воды;
- мясо, рыба, морепродукты должны обязательно подвергаться термической обработке;
- желательно не пробовать незнакомые продукты, не покупать еду на рынках и лотках, не пробовать угощения, приготовленные местными жителями;
- в случае необходимости приобретать продукты в фабричной упаковке в специализированных магазинах;
- помнить, что мясные и рыбные продукты (например, открытые консервы, изделия с нарушенной герметичностью упаковки и др.) не подлежат хранению вне холодильника;
- овощи и фрукты мыть безопасной водой и обдавать кипятком.
Соблюдение правил личной и общественной гигиены:
- перед едой следует всегда тщательно мыть руки с мылом;
- при купании в водоемах и бассейнах не допускать попадания воды в полость рта;
- не купаться в стоячих и медленно текущих водоемах, не использовать воду из таких водоемов для различных бытовых нужд;
- не контактировать с животными (дикими и домашними); помнить о том, что животное, пришедшее к человеку наверняка больное;
- не брать и не надевать чужую одежду, расчески, обувь; не примерять вещи местных жителей;
- в случае контакта с человеком, имеющим признаки какого-либо заболевания, немедленно сообщить врачу.
- В целях защиты от укусов насекомых рекомендуется применять средства, отпугивающие и уничтожающие насекомых (репелленты и инсектициды), а также придерживаться следующих правил:
- в вечернее и ночное время, а также при нахождении в лесу и местности с высокой растительностью носить длинные брюки и высокие носки, одежду с длинными рукавами;
- в помещениях обязательно засетчивать окна и двери;
- при обнаружении в помещении насекомых следует обработать стены и потолок инсектицидным аэрозолем или применить электрический фумигатор;
- в случае обнаружения присасывания клещей, следов укусов кровососущих насекомых, появления высыпаний или любых других кожных проявлений немедленно обратиться к врачу.
При выезде в страны, неблагополучные по желтой лихорадке, необходимо пройти вакцинацию против этой инфекции в специализированном учреждении и получить международное свидетельство о вакцинации.
Выезжая в страны, неблагополучные по малярии, Вам необходимо получить рекомендации у своего врача о профилактических лекарственных препаратах и способах их применения.
В связи с регистрацией в зарубежных странах таких инфекционных болезней как брюшной тиф, столбняк, вирусные гепатиты, менингококковая инфекция, рекомендуется сделать профилактические прививки против указанных инфекций.
При появлении любых признаков инфекционного заболевания (повышенная температура тела, расстройство стула, сыпь, боль (в животе, горле и т.д.) необходимо обратиться за медицинской помощью.
При любом заболевании в течение 3-х лет после возвращения, при обращении за медицинской помощью скажите врачу о том, что вы были в тропиках
Энтеровирусные (неполио) инфекции (ЭВИ) представляют собой группу острых инфекционных заболеваний вирусной этиологии, вызываемые различными представителями энтеровирусов.
Источником инфекции является больной человек или носитель. Инкубационный период составляет в среднем от 1 до 10 дней. Передача инфекции осуществляется контактно-бытовым путем (загрязненные руки, предметы быта, личной гигиены, игрушки и др.), пищевым путем, водным путем (при заглатывании воды во время купания в открытом водоеме). Вирус выделяется из носоглотки (при чихании, кашле, разговоре) или с фекалиями, вирус также может выделяться из везикулярных высыпаний. Возбудители ЭВИ длительное время сохраняются в бассейнах и водоемах, на предметах обихода, продуктах питания.
Симптомы энтеровирусной инфекции разнообразны. Это заболевание может протекать в виде герпетической ангины, геморрагического конъюнктивита, афтозного стоматита, высыпаний на коже туловища, конечностей, на лице в области ротовой полости, расстройств пищеварения. Перечисленные симптомы могут сопровождаться подъемом температуры, слабостью, насморком и другими симптомами респираторных заболеваний, головными и мышечными болями. Самая опасная форма энтеровирусной инфекции – серозный вирусный менингит. Основными симптомами менингита являются: сильная, нарастающая с каждым часом головная боль без определенной локализации, внезапные приступы рвоты, не приносящие облегчения, усиление боли и рвоты от яркого света или звука, необычная заторможенность или возбуждение, судороги.
Управление напоминает о необходимости своевременного обращения за медицинской помощью в случае появления симптомов инфекционного заболевания и о соблюдении простых профилактических мер для предупреждения заражения:
– выполнять правила личной гигиены, тщательно мыть руки с мылом перед едой, во время приготовления пищи, после посещения туалета, после возвращения с улицы;
– использовать для питья только бутилированную или кипяченую воду;
– соблюдать температурные условия хранения пищи, употреблять в пищу продукты с известными сроками хранения;
– не покупать продукт питания в местах несанкционированной торговли;
– тщательно мыть фрукты, ягоды, овощи;
– проводить влажную уборку, чаще проветривать помещения;
– по возможности, избегать контактов с лицами, имеющими признаки инфекционного заболевания;
– при купании в открытых водоемах избегать попадания воды в носоглотку;
– при появлении признаков заболевания (температура, кашель, насморк, боль в горле, сыпь, головная боль, жидкий стул) немедленно обращаться за медицинской помощью в медицинскую организацию.
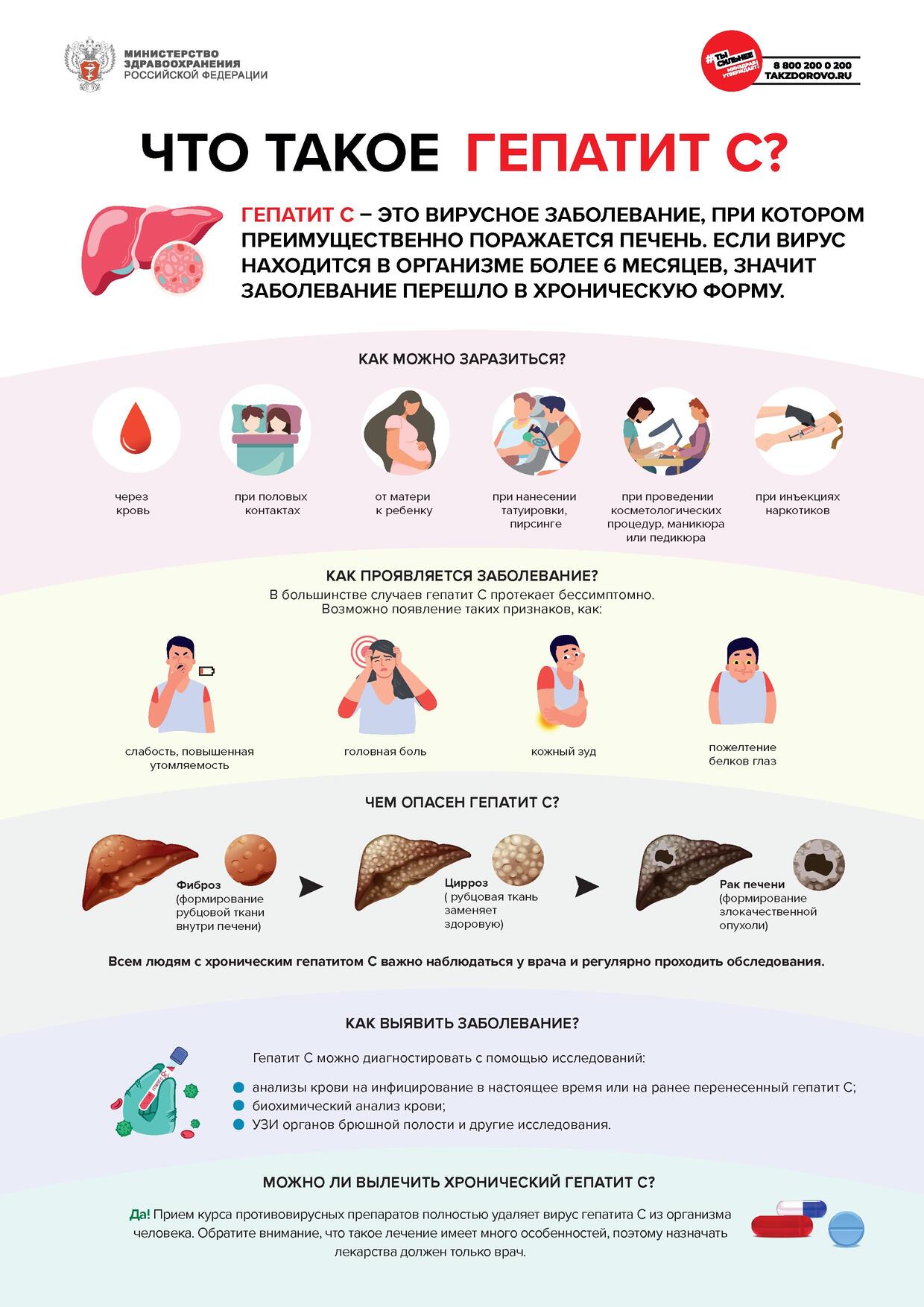
Что такое гепатит С?
Гепатит – воспаление печени, крупного органа, находящегося в правом подреберье. Есть
много факторов, которые могут вызвать гепатит, например, употребление алкоголя, прием
некоторых лекарственных препаратов или инфицирование некоторыми вирусами.
Гепатит С – это заболевание, которое вызывается вирусом гепатита С. При этом заболевании
поражается преимущественно печень, однако могут повреждаться и другие важные органы,
например, почки или щитовидная железа. Если после инфицирования вирусом гепатита С организм
человека не смог самостоятельно или в ходе лечения с ним справиться, и вирус продолжает
размножаться более 6 месяцев, значит заболевание перешло в хроническую форму. Хронический
гепатит С возникает достаточно часто, в среднем у 3 из 4 человек, инфицированных гепатитом С.
У каждого четвертого заболевание проходит самостоятельно и зачастую человек узнает об этом
случайно спустя много лет.
Что важно знать о вирусе гепатита С?
Вирус – это мельчайшая частица, увидеть которую можно только с помощью электронного
микроскопа. Вирусы могут размножаться только в живых клетках. Вне живого организма вирусы
как правило быстро погибают.
Вирус гепатита С представляет собой участок генетического материала (рибонуклеиновую
кислоту, или РНК), окруженный белковой оболочкой и дополнительной внешней оболочкой.
В результате размножения вируса в клетках печени человека (гепатоцитах) нарушается их функция
и они могут погибнуть, а вышедшие из них вирусы продолжают поражать все новые и новые клетки.
Вирус принято обозначать латинскими буквами HСV, что означает Hepatitis С Virus – вирус
гепатита С.
Как можно заразиться вирусом гепатита С?
Вирус гепатита С находится в большом количестве в крови и других биологических
жидкостях инфицированного человека. Заражение чаще всего происходит, когда кровь
инфицированного человека попадает в кровь или на поврежденную кожу (слизистые оболочки)
другого человека.
Наиболее высокий риск инфицирования вирусом гепатита С у людей, употребляющих
инъекционные наркотики. Инфицирование возможно при проведении медицинских манипуляций,
нанесении татуировок, пирсинге, проведении косметологических процедур, маникюра или
педикюра, если при этом используются нестерильные иглы или другие инструменты.
В домашних условиях заразиться можно при совместном использовании с другими членами
семьи общих бритв (с лезвиями), маникюрных (педикюрных) принадлежностей. Частицы крови
могут оставаться на поверхности инструментов, и в случае микротравм вирус может попасть в ранку
и вызвать заболевание.
Вирус гепатита С редко, но может передаваться половым путем и от инфицированной матери
ребенку во время беременности или родов.
Что делать для профилактики заражения и как не заразить других?
1) За проведением косметологических процедур, в том числе нанесением татуировок,
пирсинга обращаться в организации, имеющие необходимые разрешения на оказание
соответствующих услуг, специалисты которых прошли обучение безопасным правилам работы
и используют стерильные инструменты (одноразовые или многоразовые).
2) В домашних условиях пользоваться только собственными бритвами, маникюрными
(педикюрными) принадлежностями, зубными щетками, полотенцами и другими средствами
гигиены и не допускать их использования другими членами семьи.
3) Для профилактики полового пути передачи использовать барьерные средства защиты
(презервативы).
4) Перед планированием беременности семейной паре рекомендуется пройти обследование
в том числе на вирус гепатита С.
Как проявляется заболевание?
В большинстве случаев гепатит С протекает скрыто. Инфицированный человек чувствует
себя на протяжении длительного времени хорошо и как правило не может назвать период, когда
его самочувствие ухудшалось (что могло бы свидетельствовать о начале заболевания). На ранних
стадиях заболевания у некоторых людей отмечаются неспецифические симптомы (слабость,
повышенная утомляемость, головные боли), в крайне редких случаях может возникнуть,
потемнение цвета мочи, обесцвечивание кала, пожелтение склер («белков глаз»), пожелтение кожи
и кожный зуд. Если хронический гепатит С остается не выявленным на протяжении многих лет,
и заболевание доходит до стадии цирроза печени, то возникают более серьезные симптомы,
связанные с нарушением функций печени: снижение массы тела, накопление свободной жидкости
в брюшной полости (асцит), кровотечение из вен пищевода, нарушения функции мозга
(энцефалопатия).
Чем опасен гепатит С?
При длительном течении заболевания (не протяжении многих лет) у инфицированного
человека происходит замещение нормальной ткани печени соединительной тканью (фиброз
печени). Это своего рода рубцовые изменения в результате хронического воспаления. Конечной
стадией фиброза является цирроз печени, при котором нарушается структура ткани печени, а при
тяжелом (декомпенсированном) циррозе страдает уже функция органа. У некоторых пациентов
на фоне цирроза печени может возникнуть злокачественное новообразование (гепатоцеллюлярная
карцинома), поэтому всем людям с хроническим гепатитом С важно наблюдаться у врача
и регулярно проходить необходимые обследования.
У некоторых пациентов возникают внепеченочные проявления хронического гепатита С
в виде заболеваний почек, кожи, щитовидной железы, нарушений в системе крови.
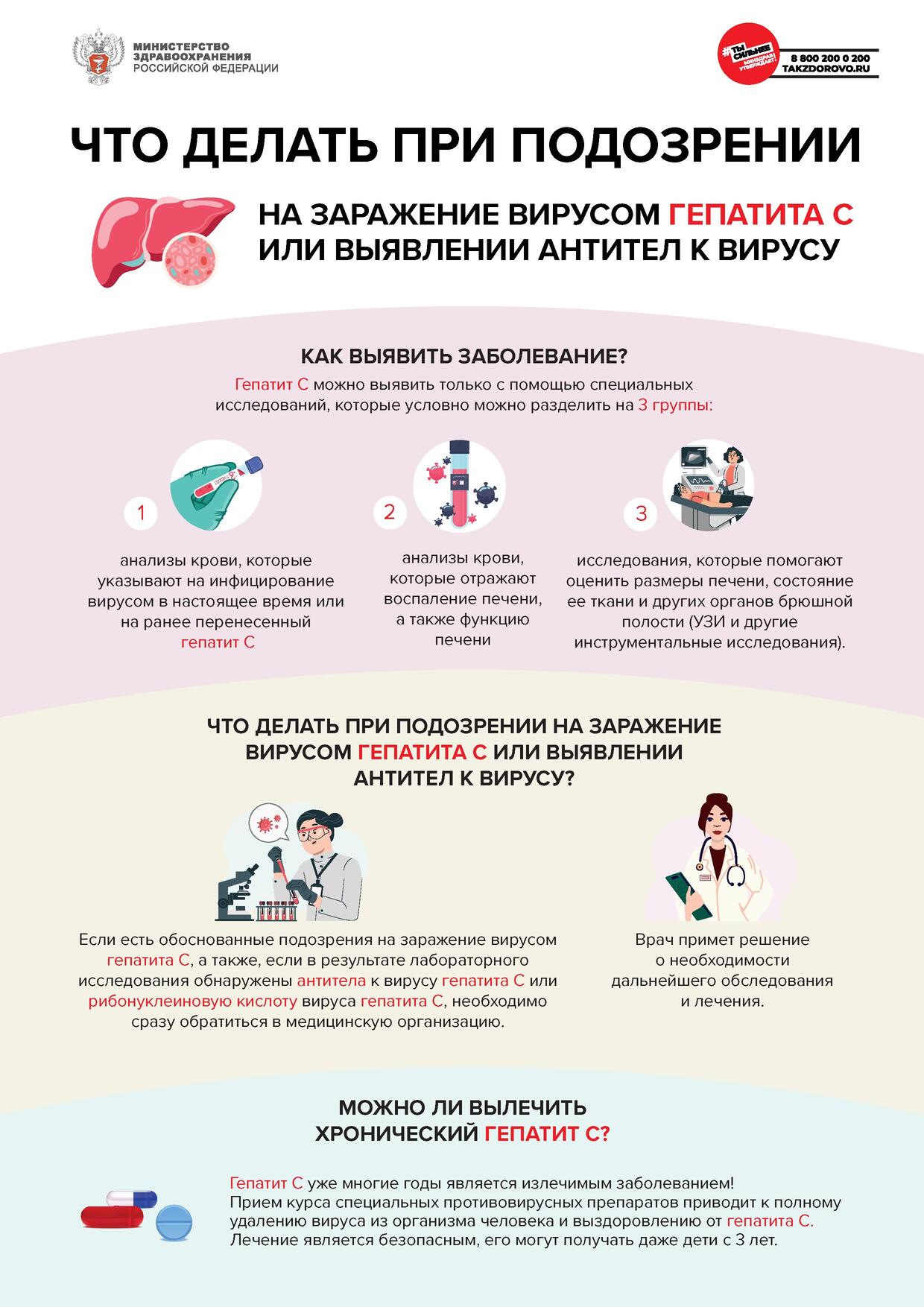
Как выявить заболевание?
Гепатит С можно выявить только с помощью комплекса специальных исследований, которые
условно можно разделить на 3 группы:
1) анализы крови, которые указывают на инфицирование вирусом в настоящее время
или на ранее перенесенный гепатит С;
2) анализы крови, которые отражают воспаление печени, а также функцию печени;
3) исследования, которые помогают оценить размеры печени, состояние ее ткани и других
органов брюшной полости (УЗИ и другие инструментальные исследования).
Основное значение принадлежит первой группе. Это в первую очередь тесты на антитела,
которые вырабатываются в организме в ответ на появление вируса. Для обозначения антител чаще
используется приставка anti-. Полностью это выглядит так: anti-HCV. Антитела бывают двух
классов – IgG и IgM (Ig – immunoglobulin – иммуноглобулин – это латинское название антител).
Основным классом антител являются аnti-HCV IgG, которые вырабатываются как при остром,
так и при хроническом гепатите С. Анализ на аnti-HCV IgG (иногда указывают только аnti-HCV)
проводится всем пациентам, когда хотят проверить, есть ли у них гепатит С. Эти антитела также
встречаются у тех, кто ранее переболел гепатитом С и выздоровел самостоятельно или у тех,
кто вылечился в результате приема специальных противовирусных препаратов. Поэтому, если
у человека положительный результат анализа на аnti-HCV, то этого недостаточно, чтобы установить
диагноз гепатита С. Необходимо комплексное обследование, которое должно обязательно включать
анализ крови на РНК вируса гепатита С или core-антиген вируса гепатита С. Существуют
качественный и количественный анализы на РНК вируса гепатита С. Положительный качественный
анализ указывает на наличие вируса в организме человека и используется для подтверждения
заболевания. Количественный анализ позволяет определить концентрации вируса в крови
и проводится некоторым пациентам перед назначением противовирусной терапии.
Что делать при подозрении на заражение вирусом гепатита С или выявлении антител
к вирусу?
Если есть обоснованные подозрения на заражение вирусом гепатита С, а также, если
в результате лабораторного исследования обнаружены антитела к вирусу гепатита С или РНК
вируса гепатита С, необходимо сразу обратиться в медицинскую организацию. Врач примет
решение о необходимости дальнейшего обследования и лечения.
Можно ли вылечить хронический гепатит С?
Гепатит С уже многие годы является излечимым заболеванием! Прием курса специальных
противовирусных препаратов приводит к полному удалению (элиминации) вируса из организма
человека и выздоровлению от гепатита С. Большинству пациентов в нестоящее время может быть
назначен прием таблетированных препаратов в течение 2-3 месяцев. Но важно помнить, что лечение
гепатита С имеет много особенностей, поэтому назначать препараты должен только врач. Человек,
который вылечился от гепатита С, больше не может заразить других людей.
Что ещё важно знать, если человек инфицирован вирусом гепатита С?
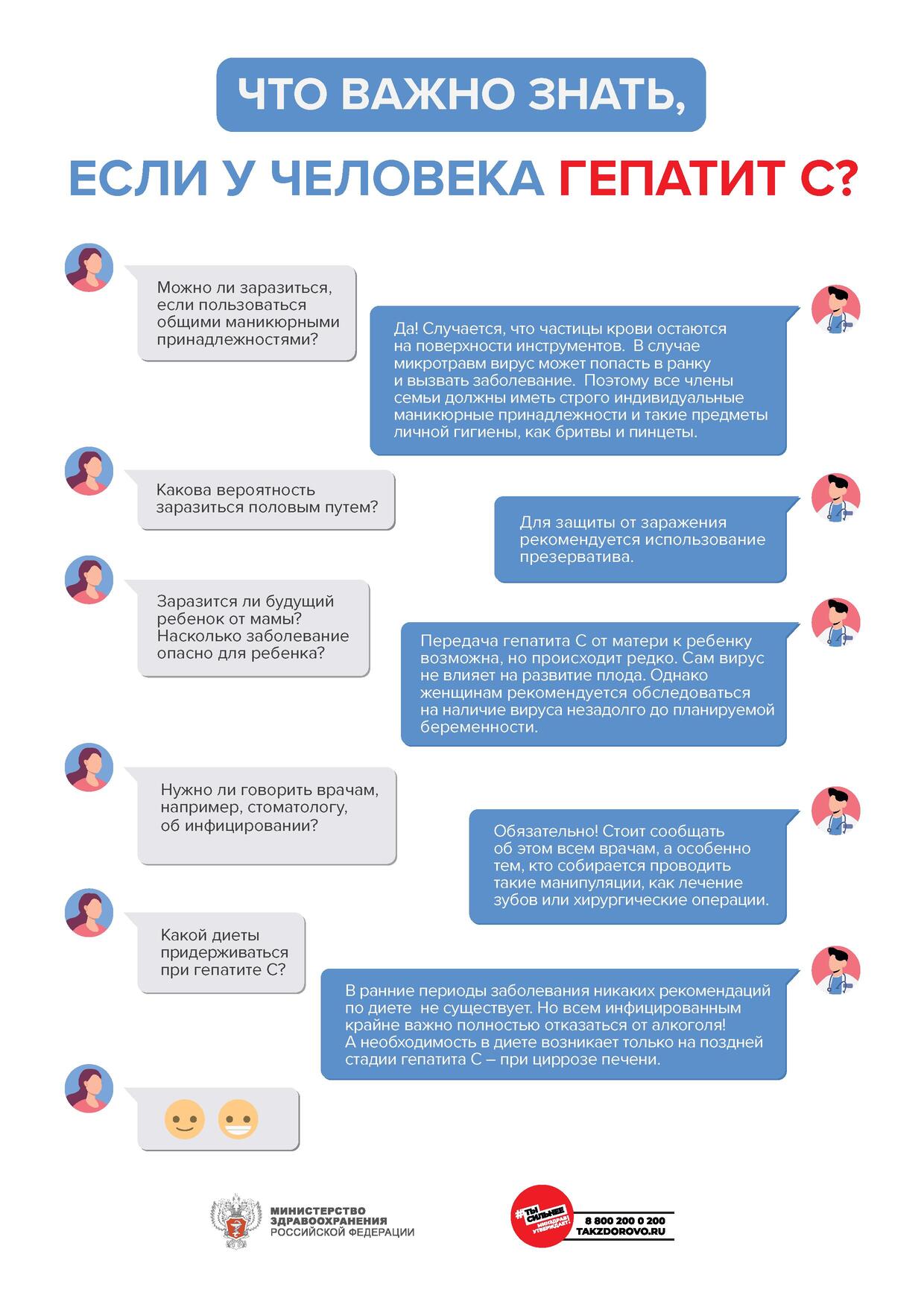
- Вирус гепатита С не передается при рукопожатиях, объятиях, совместном
использовании посуды и столовых приборов, общего постельного белья, поцелуях (при отсутствии
повреждений кожи и слизистых оболочек) - Если у кого-либо из членов семьи и/или совместно проживающих людей обнаружены
антитела к вирусу гепатита С (аnti-HCV) или РНК вируса гепатита С, всем остальным людям,
у которых был риск инфицирования, необходимо сдать анализ крови на антитела к вирусу
(anti-HCV) и РНК вируса гепатита С непосредственно после обнаружения инфицирования и далее
однократно через 30 календарных дней, в дальнейшем – не реже 1 раза в год или через 6 месяцев
после разобщения или выздоровления больного вирусным гепатитом С. - Анализ крови на РНК вируса гепатита С необходимо проводить всем детям в возрасте
4-6 месяцев, рожденным от инфицированных вирусом гепатита С матерей. - При условии стабильных моногамных отношений в семье риск заражения вирусом
гепатита С невысок. Но для полного исключения инфицирования рекомендуется использование
презервативов. - Передача вируса гепатита С от матери к ребенку возможна, но происходит нечасто.
Вирус гепатита С не влияет на развитие плода. Инфицирование вирусом гепатита С не влияет
на способ родоразрешения (возможны как естественные, так и искусственные роды). Кормление
грудью при гепатите С разрешается. - Необходимо сообщать об инфицировании вирусом гепатита С всем врачам, к которым
обращаетесь для обследования и лечения. - Всем, инфицированным вирусом гепатита С людям, необходимо полностью
исключить алкоголь, так как его употребление способствует более быстрому повреждению печени. - При хроническом гепатите С и нормальной функции печени особых рекомендаций по
питанию нет. Специальная диета необходима только на поздней стадии гепатита С, при выявлении
цирроза печени. - Ограничений по занятию спортом при гепатите С нет, но важно помнить, что при
контактных видах спорта, связанных с получением травм (бокс, борьба и другие), возможно
попадание крови на слизистые оболочки или поверженную кожу другого человека, что может
привести к заражению.
К инфекциям, передающимся иксодовыми клещами, относятся клещевой вирусный энцефалит (КВЭ), Крымская геморрагическая лихорадка (КГЛ), иксодовые клещевые боррелиозы (ИКБ), туляремия, клещевые риккетсиозы ( КР), в частности, североазиатский клещевой риккетсиоз (сибирский клещевой тиф) и другие риккетсиозы группы клещевой пятнистой лихорадки (КПЛ), гранулоцитарный анаплазмоз человека (ГАЧ), моноцитарный эрлихиоз человека (МЭЧ), лихорадка Ку и другие инфекции.
Природные очаги КВЭ, ИКБ, КР, МЭЧ и ГАЧ находятся в умеренной климатической зоне от Европейской части до Дальнего Востока Российской Федерации. Наиболее активные очаги связаны с зоной широколиственных, смешанно-широколиственных, южно- и средне-таежных лесов, а также лесостепей. Природные очаги КР расположены преимущественно в лесостепных, равнинно-степных и горно-степных ландшафтах.
Вся территория Костромской области является эндемичной по клещевому вирусному энцефалиту и клещевому боррелиозу.
Клещи – мелкие паукообразные (не путать с насекомыми), с телом кирпично-красного цвета, темно-коричневым щитком на спинке и удлиненным хоботком. Общая длина тела самки составляет 2,5-4 мм, самцы мельче самок и не превышают 2,5 мм. Присосавшиеся клещи увеличиваются в размерах по мере кровососания до мелкой горошины, приобретая розовый, а в последующем серый цвет.
Клещевой вирусный энцефалит (КВЭ) является природно-очаговой острой вирусной инфекционной болезнью с трансмиссивным механизмом передачи возбудителя. Характеризуется преимущественным поражением центральной нервной системы, отличается полиморфизмом клинических проявлений и тяжестью течения. Последствия заболевания разнообразны – от полного выздоровления до нарушений здоровья, приводящих к инвалидности и смерти.
Болезнь начинается остро, сопровождается ознобом, сильной головной болью, резким подъемом температуры тела до 38-39 градусов, тошнотой, рвотой. Беспокоят мышечные боли, которые наиболее часто локализуются в области шеи и плеч, грудного и поясничного отдела спины, конечностей. Внешний вид больного характерен – лицо гиперемировано, гиперемия нередко распространяется на туловище.
Заражение КВЭ происходит с апреля по октябрь с весенне-летним пиком во время наибольшей активности перезимовавших клещей.
Возбудитель болезни (арбовирус) передается человеку в первые минуты присасывания зараженного вирусом клеща вместе со слюной клеща:
– при посещении эндемичных по КВЭ территорий в лесах, лесопарках, на индивидуальных садово-огородных участках, дачах;
– при заносе клещей животными (собаками, кошками) или людьми – на одежде, с цветами, ветками и т. д. (заражение людей, не посещающих лес);
– при употреблении в пищу сырого молока коз (чаще всего), овец, коров, у которых в период массового нападения клещей вирус может находиться в молоке. Поэтому в неблагополучных территориях по клещевому энцефалиту необходимо употреблять этот продукт только после кипячения. Следует подчеркнуть, что заразным является не только сырое молоко, но и продукты, приготовленные из него: творог, сметана и т.д.
– при попадании в кожу вируса при раздавливании клеща или расчесывании места укуса.
Болезнь Лайма (или клещевой боррелиоз, Лайм-боррелиоз) — инфекционное преимущественно трансмиссивное заболевание, обладающее большим полиморфизмом клинических проявлений.
Болезнь Лайма — самая распространённая болезнь, передаваемая клещами в Костромской области. Ранние проявления болезни могут включать жар, головные боли, усталость и характерную кожную сыпь, называемую мигрирующая эритема. В некоторых случаях, в присутствии генетической предрасположенности, в патологический процесс вовлекаются ткани суставов, сердце, а также нервная система, глаза. В большинстве случаев симптомы могут быть купированы антибиотиками, в особенности если диагноз и лечение проводятся на ранних стадиях развития болезни. Неадекватная терапия может привести к развитию «поздней стадии» или хронической болезни Лайма, когда болезнь становится трудноизлечимой, становясь причиной инвалидности, или может привести к смерти.
Профилактика клещевого боррелиоза (болезни Лайма).
Пассивной специфической профилактики клещевого боррелиоза (вакцинации) не существует. Проводится экстренная профилактика: по своей сути, экстренная антибиотикопрофилактика боррелиоза — это назначение антибиотиков в инкубационном периоде, в то время, когда количество боррелий еще относительно невелико, что позволяет применять препараты в дозах и курсами значительно меньшими, чем при уже развившихся клинических проявлениях.
Экстренная профилактика боррелиоза осуществляется строго индивидуально в случаях, когда точно установлено, что присосавшийся клещ был инфицирован боррелиями.
Что делать если укусил клещ.
Клеща нужно как можно быстрее удалить, так как, чем дольше клещ питается кровью, тем больше вероятность передачи возбудителя.
Для удаления клеща следует обратиться в лечебное учреждение (травмпункт) по месту жительства, где будет оказана медицинская помощь и последующее направление удаленного клеща на исследование в лабораторию.
Если нет возможности срочно обратиться в лечебно-профилактическое учреждение, то при самостоятельном удалении клеща необходимо соблюдать следующие рекомендации:
– захватить клеща пинцетом или обернутыми чистой марлей пальцами, при этом руки должны быть в перчатках, как можно ближе к его ротовому аппарату и держа строго перпендикулярно поверхности укуса повернуть тело клеща вокруг оси, извлечь его из кожных покровов,
– место укуса продезинфицировать любым пригодным для этих целей средством (70% спирт, 5% йод, одеколон),
– после извлечения клеща необходимо тщательно вымыть руки с мылом,
В каких местах выше риск столкнуться с клещами?
Большинство природных мест обитания клещей находятся в лесных массивах, лугах и пастбищах. Клещи любят умеренно влажные места, поэтому их численность в таких местах наиболее велика.
Опасности заражения подвергаются и городские жители, посещающие парки, скверы, кладбища, жилые районы, расположенные в городской черте.
Как распознать энцефалитного клеща.
По внешнему виду клеща никак нельзя определить, инфицирован ли он. Определить заражен клещ или нет можно только путем его исследования в условиях лаборатории. Вирус может быть обнаружен и у самок клеща, и у самцов, и у нимф, и даже у личинок. Клещ приобретает вирус энцефалита в процессе своей жизнедеятельности на инфицированном животном.
Как защититься от укуса клеща?
Клещи не взбираются на растения на большую высоту (не более 1.5 м) и не падают с высоких деревьев, они цепляются к одежде чаше в области ног и способны ползти только вверх. Поэтому необходимо соблюдать неспецифические и специфические меры профилактики:
В сезон активности клещей для прогулок предпочтительны территории с сухими сосновыми лесами, с песчаной почвой, отсутствием высокой травы и кустарника. Необходимо соблюдение правил поведения на опасной в отношении клещей территории (проводить само- и взаимоосмотры каждые 15 – 30 минут для обнаружения клещей; не садиться и не ложиться на траву; стоянки и ночевки в лесу устраивать на участках, лишенных травяной растительности, или в сухих сосновых лесах на песчаных почвах; после возвращения из леса или перед ночевкой снять одежду, тщательно осмотреть тело и одежду; не заносить в помещение свежесорванные растения, на которых могут быть клещи, верхнюю одежду и другие предметы, на которых могут оказаться клещи; осматривать собак и других животных для обнаружения и удаления с них прицепившихся и присосавшихся клещей).
При посещении лесных зон рекомендуется ношение специальной одежды (при отсутствии специальной одежды одеваться таким образом, чтобы облегчить быстрый осмотр для обнаружения клещей: носить однотонную светлую одежду; брюки заправлять в сапоги, гольфы или носки с плотной резинкой, верхнюю часть одежды – в брюки; манжеты рукавов должны плотно прилегать к руке; ворот рубашки и брюки должны иметь плотную застежку, под которую не может проползти клещ; на голову надевать капюшон, пришитый к рубашке, куртке, или заправлять волосы под косынку, шапку).
Применение специальных средств индивидуальной защиты от клещей является неспецифической профилактикой КВЭ и других инфекций передающихся при укусе клещей: акарицидных (убивающих клещей) средств и репеллентных (отпугивающих) средств. Применять средства необходимо строго в соответствии с прилагаемой инструкцией.
Основными средствами специфической профилактики КВЭ служат вакцинация в соответствии с календарем прививок по эпидемическим показаниям или экстренная профилактика человеческим иммуноглобулином против КВЭ
Где и как можно сделать прививку от клещевого вирусного энцефалита.
В Российской Федерации зарегистрированы несколько вакцин против клещевого вирусного энцефалита. Прививку от клещевого энцефалита можно сделать в прививочных пунктах медицинских организаций, поликлиник, медсанчастей, здравпунктов учебных заведений после консультации врача.
Полный курс состоит из 2-х или 3-х прививок в зависимости от применяемой вакцины. Предпочтительнее начинать вакцинацию осенью (в октябре—ноябре), чтобы вторую прививку сделать весной (в марте—апреле). Для долгого сохранения защитной концентрации иммуноглобулина нужно введение нескольких доз вакцины. Защита от клещевого энцефалита появляется не ранее чем через две недели, после введения второй дозы вакцины. Поэтому прививаться желательно до наступления клещевого сезона, так что бы вторая прививка была сделана не менее чем за две недели до риска укуса клещом. Через год прививку однократно повторяют. В последующем проводятся ревакцинации с периодичностью 1 раз в 3 года.
Есть ускоренная схема вакцинации, когда первая прививка делается весной, а вторая – через месяц после первой, и экстренная схема, где интервал между двумя прививками сокращается до 2 недель. Вакцинация осуществляется в медицинских учреждениях по месту медицинского обслуживания на бесплатной и платной основе.
Сегодня вопрос о том, прививаться или нет – разделил общество на две непримиримые группы: сторонники и противники вакцинации. В то же время, есть и те, кто не определился, и находится в замешательстве делать или нет? Кому доверять? Где найти достоверную информацию о вакцинах, в условиях непрерывного потока научной, наукообразной и псевдонаучной информации.
Мы говорим однозначное «Да»!
Помимо главной проблемы «Делать ли прививку против гриппа?», задают и такие вопросы:
- Каковы цели вакцинации против гриппа?
- Что входит в состав вакцины против гриппа?
- Почему я должен делать прививку каждый год?
- 3 года назад мне сделали вакцину против гриппа, а в прошлом году я серьезно заболел и мне был поставлен диагноз грипп. О чем это говорит?
- Если я сделаю прививку против гриппа, заболею ли я гриппом?
- Может ли вакцина против гриппа вызвать грипп?
Мы постараемся ответить на каждый вопрос подробно и доступно.
Каковы цели вакцинации против гриппа?
Главная цель вакцинации против гриппа является защита населения от массового и неконтролируемого распространения инфекции, от эпидемии гриппа. Важно понимать, что вакцинируя население, врачи спасают жизни тем, кто рискует умереть от осложнений. В группы риска входят маленькие дети, у которых иммунитет находится в процессе формирования, пожилые люди, те, кто страдает хроническими заболеваниями, люди с иммунодефицитными состояниями.
Грипп – инфекция, в большинстве случаев протекают тяжело, легкого течения гриппа просто не бывает.
Если большинство привито, у меньшинства, тех кто не получает вакцину по тем или иным причинам шансы заразиться минимальны. И именно для этого создается коллективный иммунитет. Вакцинированное население не дает распространяться вирусу. Каждый из нас знает, что вирус гриппа распространяется очень быстро.
Что входит в состав вакцины против гриппа?
Вакцина против гриппа защищает от вирусов гриппа, которые, по прогнозам эпидемиологов, будут наиболее распространены в предстоящем сезоне. Традиционные вакцины против гриппа («трехвалентные» вакцины) предназначены для защиты от трех вирусов гриппа;
- вирус гриппа A (H1N1)
- вирус гриппа A (H3N2)
- и вирус гриппа B
Существуют также вакцины, предназначенные для защиты от четырех вирусов гриппа («четырехвалентные» вакцины). Они защищают от тех же вирусов, что и трехвалентная вакцина, и содержат дополнительный вирус B.
Почему я делаю прививку ежегодно?
Ежегодное проведение прививок объясняется постоянной изменчивостью (мутацией) вирусов гриппа. В связи с этим состав вакцин обновляется по мере необходимости, чтобы не отставать от изменения вирусов гриппа.
3 года назад мне сделали вакцину против гриппа, а в прошлом году я серьезно заболел и мне был поставлен диагноз грипп. О чем это говорит?
Этот факт подтверждает необходимость проведения вакцинации против гриппа ежегодно. Во-первых, штаммы вирусов меняются очень быстро. Во-вторых – иммунный ответ организма на вакцинацию ослабевает с течением времени. В вашем случае вакцинация трехлетней давности никакой защиты для организма не подразумевает.
Можно ли заболеть гриппом от вакцины?
Заболеть гриппом от вакцины невозможно, тем не менее, некоторые привитые плохо себя чувствуют некоторое время непосредственно после вакцинации. Такая реакция встречается не часто, но она нормальна. Может беспокоить слабость, мышечная боль, кратковременный подъем температуры до 37 о С, боль в месте инъекции.
Такая реакция может сигнализировать о том, что организм вступил в борьбу с введенными вирусными частицами и в данный момент происходит выработка антител. Таким образом, иммунная система готовит защиту организма от вирусов гриппа.
НО! Даже если вы оказались среди тех, кто прекрасно себя чувствует после введения вакцины – это не означает, что ваша иммунная система не реагирует или вакцина против гриппа не работает.
Если я сделаю прививку против гриппа, заболею ли я гриппом?
Даже если вы заболеете гриппом, будучи привитым против гриппа – вы перенесете заболевание в легкой форме и без осложнений, с этой целью и проводится вакцинация. Защитить человека на 100% от гриппа – это второстепенная цель. В любом случае вакцина против гриппа работает!
Вакцины против гриппа безопасны! Не упускайте шанс защититься от гриппа!
Вирус гриппа легко передается от человека к человеку и вызывает респираторные заболевания разной тяжести. Симптомы заболевания аналогичны симптомам обычной (сезонной) ОРВИ. Тяжесть заболевания зависит от целого ряда факторов, в том числе от общего состояния организма и возраста.
Предрасположены к заболеванию: пожилые люди, маленькие дети, беременные женщины и люди, страдающие хроническими заболеваниями (астмой, диабетом, сердечно-сосудистыми заболеваниями), и с ослабленным иммунитетом.
ПРАВИЛО 1. МОЙТЕ
Часто мойте руки с мылом.
Чистите и дезинфицируйте поверхности, используя бытовые моющие средства.
Гигиена рук – это важная мера профилактики распространения гриппа. Мытье с мылом удаляет и уничтожает микробы. Если нет возможности помыть руки с мылом пользуйтесь спирт содержащими или дезинфицирующими салфетками.
Чистка и регулярная дезинфекция поверхностей (столов, дверных ручек, стульев, гаджетов и др.) удаляет и уничтожает вирус.
ПРАВИЛО 2. СОБЛЮДАЙТЕ РАССТОЯНИЕ И ЭТИКЕТ
Избегайте близкого контакта с больными людьми. Соблюдайте расстояние не менее 1 метра от больных.
Избегайте поездок и многолюдных мест.
Прикрывайте рот и нос платком при кашле или чихании.
Избегайте трогать руками глаза, нос или рот. Вирус гриппа распространяется этими путями.
Не сплевывайте в общественных местах.
Надевайте маску или используйте другие подручные средства защиты, чтобы уменьшить риск заболевания.
Вирус легко передается от больного человека к здоровому воздушно-капельным путем (при чихании, кашле), поэтому необходимо соблюдать расстояние не менее 1 метра от больных. При кашле, чихании следует прикрывать рот и нос одноразовыми салфетками, которые после использования нужно выбрасывать.
ПРАВИЛО 3. ВЕДИТЕ ЗДОРОВЫЙ ОБРАЗ ЖИЗНИ
Здоровый образ жизни повышает сопротивляемость организма к инфекции. Соблюдайте здоровый режим, включая полноценный сон, потребление пищевых продуктов богатых белками, витаминами и минеральными веществами, физическую активность.
ПРАВИЛО 4. НЕ ЗАНИМАЙТЕСЬ САМОЛЕЧЕНИЕМ.
Если вы заболели, оставайтесь дома и срочно обращайтесь к врачу.
Следуйте предписаниям врача, соблюдайте постельный режим и пейте как можно больше жидкости.
Избегайте многолюдных мест. Надевайте гигиеническую маску для снижения риска распространения инфекции.
Прикрывайте рот и нос платком, когда чихаете или кашляете. Как можно чаще мойте руки с мылом.
ПРАВИЛО 5. ИЗОЛИРУЙТЕ БОЛЬНОГО
Если заболел ваш родственник или ребенок, выделите больному отдельную комнату в доме. Если это невозможно, соблюдайте расстояние не менее 1 метра от больного.
Ограничьте до минимума контакт между больным и близкими, особенно детьми, пожилыми людьми и лицами, страдающими хроническими заболеваниями.
Часто проветривайте помещение.
Сохраняйте чистоту, как можно чаще мойте и дезинфицируйте поверхности бытовыми моющими средствами.
Часто мойте руки с мылом.
Ухаживая за больным, прикрывайте рот и нос маской или другими защитными средствами (платком, шарфом и др.).
Ухаживать за больным должен только один член семьи.
Как правильно носить маску?
– маска должна тщательно закрепляться, плотно закрывать рот и нос, не оставляя зазоров;
– старайтесь не касаться маски, если вы ее коснулись, тщательно вымойте руки с мылом или спиртовым средством;
– влажную или отсыревшую маску следует сменить на новую, сухую;
– не используйте вторично одноразовую маску;
– использованную одноразовую маску следует немедленно выбросить в отходы.